Per parodontologia si intende quella branca dell’odontoiatria che riguarda la diagnosi e il trattamento delle malattie parodontali (o parodontopatie).
Le malattie parodontali affettano il parodonto, che risulta composto dal legamento parodontale, dalla gengiva e dall’osso alveolare. In particolare, la presenza di placca batterica e di tartaro possono determinare l’avvio di un processo infiammatorio degenerativo che, in alcuni casi, comporta la distruzione del parodonto e, nei casi più gravi, può portare alla perdita dei denti.
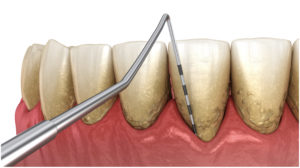
La parodontopatia è una malattia multifattoriale causata da un gruppo specifico di batteri della placca dentale che, costantemente, cresce negli spazi esistenti tra la gengiva e i denti. Questi batteri provocano un’infiammazione locale che in caso di mancato intervento può portare alla distruzione del parodonto. In assenza di questi batteri, quindi, la malattia parodontale non può svilupparsi.
Vi sono però ulteriori fattori che, unitamente alla presenza della placca batterica, determinano lo sviluppo di questa malattia, ad esempio:
– LA GENETICA
Alcuni soggetti, infatti, risultano geneticamente predisposti ad una minore efficienza del sistema immunitario nel controllo della crescita di questi batteri.
– LO STILE DI VITA
Una scarsa igiene orale, il fumo, l’alcol, lo stress, sono tutti fattori che aumentano notevolmente la probabilità di sviluppare malattie parodontali.
– FATTORI SISTEMICI
È scientificamente dimostrata l’esistenza di un’associazione tra la malattia parodontale e alcuni fattori sistemici quali: malattie cardiovascolari, diabete, gravidanza, sindrome metabolica, obesità, artrite reumatoide, trapianto di organi, sindrome di down, HIV.
– FATTORI LOCALI
Il malposizionamento dentario e le restaurazioni debordanti possono provocare un elevato accumulo di batteri in grado di avviare un processo infiammatorio degenerativo.
La cura di questa malattia è quindi molto importante perché questi batteri parodontali potrebbero anche causare per via ematica infezioni sistemiche come ascessi celebrali, infezioni polmonari, infezioni cardiache e infezioni di protesi endovascolari o ortopediche.
STADI DELLA MALATTIA PARODONTALE
Esistono tre principali stadi della malattia parodontale:
– GENGIVITE (1° Stadio)
– Accumulo di placca sopra il margine gengivale;
– Cambiamento della colorazione da rosa a rosso;
– Gonfiore;
– Sanguinamento allo spazzolamento;
– La gengivite è reversibile, dopo le cure tutto torna alla normalità.
– PARODONTITE (2° Stadio)
– Presenza di tasche parodontali;
– Formazione di spazi tra i denti dovuti alla perdita delle papille gengivali;
– La parodontite è irreversibile, il parodonto resta danneggiato irreversibilmente.
– PARODONTITE AVANZATA (3° Stadio)
– Aumento della profondità delle tasche parodontali;
– Distruzione del tessuto connettivo;
– Distruzione dell’osso;
– Mobilità dei denti;
– Migrazione dei denti;
– La parodontite avanzata è irreversibile, il parodonto resta danneggiato irreversibilmente.
STADI DELLA MALATTIA PERIMPLANTARE
Anche in presenza di impianti dentari, è possibile lo sviluppo di malattie parodontali in questo caso chiamate perimplantari:
– MUCOSITE (1° Stadio)
– Accumulo di placca sopra il margine gengivale;
– Cambiamento della colorazione da rosa a rosso;
– Gonfiore;
– Sanguinamento.
– PERINPLANTITE (2° Stadio)
– Aumento della profondità delle tasche perimplantari;
– Distruzione dell’osso;
– Mobilità degli impianti.
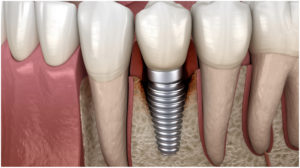
TRATTAMENTO DELLA PARODONTITE
Il trattamento è principalmente volto a bloccare il suo percorso degenerativo cronico.
Oggi, tuttavia, l’approccio terapeutico è completamente cambiato, da una terapia puramente chirurgica del passato a un trattamento più moderno ma essenzialmente non chirurgico.
Se il paziente collabora, mantenendo un’adeguata igiene orale quotidiana attraverso i metodi appropriati riguardanti l’eliminazione meccanica della placca batterica del cavo orale, l’uso di spazzolino manuale e strumenti per la pulizia delle superfici tra denti (filo interdentale o scovolino), il trattamento non chirurgico porta ad un miglioramento della condizione parodontale.
Dopo il trattamento non chirurgico, solo se necessario, il paziente subirà un certo tipo di trattamento chirurgico.
TRATTAMENTO NON CHIRURGICO DELLA PARODONTITE
Si tratta di quei trattamenti utilizzati per stabilire e mantenere un adeguato controllo dell’infezione:
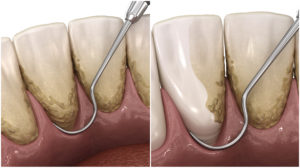
- L’ ABLAZIONE DEL TARTARO
È la pulizia dentale eseguita dal dentista, che rimuove il tartaro, la placca batterica e le macchie superficiali. Ma la cosa più importante è eliminare le pietre che si formano a causa della mineralizzazione della placca dentale (tartaro) e che aderiscono ai denti, vicino alla linea della gengiva, negli spazi interdentali o all’interno della gengiva.
- IL CURETTAGE
Si tratta del trattamento per le tasche parodontali profonde conosciuto come raschiamento e levigatura radicolare. Dopo l’eliminazione della placca batterica, sopra tartaro e seguendo le istruzioni per l’accurata igiene orale, il paziente verrà sottoposto a cateterismo con sonda parodontale e se risulta che vi è presenza di tasche profonde, il passo successivo sarà “raschiatura e levigatura radicolare”. “Questa misura viene eseguita senza dolore in anestesia locale.
TRATTAMENTO CHIRURGICO DELLA PARODONTITE
Mentre fino a pochi anni fa, la terapia parodontale chirurgica veniva utilizzata più frequentemente nel trattamento della malattia parodontale, oggi siamo molto più cauti nell’uso del bisturi.
L’opzione chirurgica è considerata solo quando le tasche profonde con riassorbimento osseo rimangono dopo aver eseguito la terapia non chirurgica e quando vi sono recessioni gengivali che compromettono l’estetica.
- TRATTAMENTO CHIRURGICO IN TASCHE PROFONDE CON RIASSORBIMENTO OSSEO.
L’obiettivo della chirurgia parodontale è la rimozione delle borse gengivali e ossee. Le tecniche per la rimozione chirurgica delle tasche parodontali sono diverse a seconda del tipo di riassorbimento osseo di cui il paziente soffre.
– CHIRURGIA PARODONTALE OSTEO-RESETTIVA
Procedimento chirurgico utilizzato per il trattamento di deficit ossei orizzontali generalizzati, che consiste nella rimozione del tessuto infetto e nel rimodellamento dei tessuti molli e duri, con l’obiettivo di rimuovere le irregolarità e riadattare i tessuti molli in un osso più uniforme.
– RIGENERAZIONE TISSUTALE GUIDATA CON MEMBRANA (GTR: guided tissue regeneration)
La rigenerazione tissutale guidata è una tecnica di chirurgia parodontale che ha l’obiettivo di ripristinare il tessuto distrutto attorno al dente. Mediante questa tecnica l’osso, il cemento e il legamento parodontale vengono riportati ai livelli originali, prima di essere danneggiati dalla malattia parodontale. La rigenerazione tissutale guidata può essere praticabile attraverso un’ampia varietà di procedure chirurgiche, inclusa la tecnica dell’innesto osseo.
- TRATTAMENTO CHIRURGICO VOLTO A RISOLVERE PROBLEMI ESTETICI
La chirurgia parodontale, oltre al trattamento della malattia parodontale come abbiamo visto in precedenza, è anche interessata alla risoluzione di qualsiasi danno estetico alle gengive.
– GENGIVECTOMIA
La gengiva a volte copre una parte sproporzionata dei denti, che appaiono troppo corti. Questo evento comune è anche chiamato sorriso gengivale. In questo caso, il problema estetico può essere risolto con la gengivectomia. Si tratta di un procedimento mininvasivo eseguito con bisturi, laser o elettrobisturi, con il quale si rimuove la gengiva in eccesso, avendo come risultato un margine gengivale armonico con il sorriso.
– CHIRURGIA PLASTICA MUCOGENGIVALE
Si tratta di tecniche di micro-chirurgia, poco invasive e indolori, mediante le quali viene ricostruito il tessuto gengivale perduto, il tutto mediante innesti di tessuto molle che può essere prelevato da altri distretti intra-orali o in alternativa possono essere usati biomateriali a base di collagene.